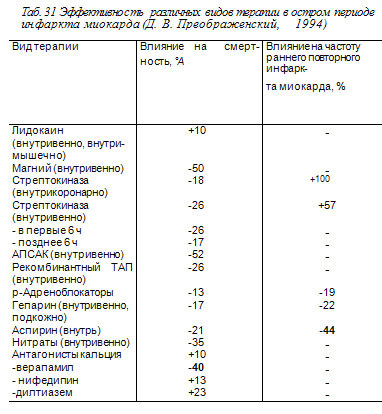
В остром периоде инфаркта миокарда гепарин назначают исходя из следующих соображений:
-гепарин является дополнительным антитромботическим средством во время и после тромболитической терапии в целях предупреждения ретромбоза;
– гепарин обеспечивает профилактику дальнейшего тромбообразования в бассейне коронарной артерии, кровоснабжающей зону инфаркта миокарда;
– применение гепарина уменьшает частоту пристеночного тромбоза левого желудочка, предупреждает венозные тромбозы и тромбоэмболические осложнения;
– гепарин снижает смертность и частоту рецидивов при инфаркте миокарда (MacMahon, 1988).
Гепарин является антикоагулянтом прямого действия, тормозит тромбообразование, способствуя инактивации тромбина его физиологическим ингибитором антитромбином III. Гепарин соединяется с антитромбином III. Комплекс гепарин-антитромбин III тормозит действие не только тромбина, но и активных факторов свертывания XII и XI, а также плазмина и калликреина. Кроме антитромбина III гепарин использует для своего действия также II гепариновый кофактор плазмы. Активируя липопротеинлипазу, гепарин оказывает гиполипидемический эффект.
Он также тормозит пролиферацию гладкомышечных клеток сосудистой стенки, проявляет противовоспалительное и мочегонное действие, уменьшает агрегацию тромбоцитов, улучшает коллатеральное кровообращение.
Коммерческие препараты гепарина являются смесью низкомолекулярной (7000 дальтон) и высокомолекулярной (более 25,000 дальтон) фракций. Высокомолекулярная фракция гепарина имеет два активных центра: один — для связывания с антитромбином III, другой – реагирующий с тромбоцитами и снижающий их агрегацию. Низкомолекулярная фракция гепарина обладает только одним центром связывания, аффинным к антитромбину III, и, следовательно, оказывает меньшее влияние на агрегацию тромбоцитов и реже вызывает тромбоцитопению.
Согласно рекомендациям Американской коллегии кардиологов и Американской кардиологической ассоциации, лечение гепарином должно начинаться во время или сразу после проведения тромболизиса. Оптимальным путем введения гепарина является внутривенное непрерывное введение со скоростью около 1000 ДД/ч круглосуточно с помощью инфузомата. При невыполнимости непрерывной инфузии гепарин вводят шприцем в интравенозный катетер каждые 2 ч в удвоенной дозе (по 2000 ЕД).
Можно воспользоваться методом введения гепарина под кожу живота по 5000 ЕД с интервалом 4 ч.
Д. Алперт, Г. Френсис (1994) рекомендуют ввести 5000 ЕД гепарина внутривенно струйно с переходом на постоянную инфузию 32,000 ЕД в течение 24 ч. Дозу гепарина корректируют, ориенти¬руясь на активированное частичное тромбопластиновое время (АЧТВ). Доза гепарина считается оптимальной, если АЧТВ в течение 24-72 ч будет в 1.5-2 раза выше исходного. Нормальное АЧТВ — 30-35 с. Можно ориентироваться на время свертывания крови. При адекватной дозе гепарина время свертывания крови увеличивается в 2 раза по сравнению с нормой.
Следует обратить внимание на то, что нитроглицерин способен ослаблять антикоагулянтное действие гепарина. По данным Becker и соавт. (1990) резистентность к гепарину возникает при внутривенном введении высоких доз нитроглицерина (скорость инфузии более 350 мкг/мин) и сопровождается снижением концентрации антитромбина III в плазме крови.
Общая продолжительность гепаринотерапии при неосложненном инфаркте миокарда – от 3 до 7 дней.
Побочные эффекты гепаринотерапии:
геморрагический синдром;
тромбоцитопения (в 2.4% случаев);
кожная сыпь и другие аллергические реакции;
алопеция;
остеопороз;
некроз кожи при подкожном введении;
гипоальдостеронизм;
повышение содержания в крови аланиновой трансаминазы.
Лечение гепарином противопоказано при тромбоцитопении и геморрагических диатезах, язвенной болезни желудка и двенадцатиперстной кишки, недавнем (в течение 10 дней) кровотечении из желудочнокишечного тракта или мочеполовых путей, перикардите (в том числе при синдроме Дресслера) из-за возможности возникновения гемоперикарда, острой аневризме сердца в связи с риском разрыва миокарда и гемотампонады.
При возникновении кровотечений во время лечения гепари-ном в качестве антидота вводят внутривенно струйно или капельно протаминсульфат из расчета 10-15 мг на 1000 ЕД гепарина, если с момента его последнего введения прошло не более 15 мин. Через 30 мин после введения гепарина дозу протаминсульфата можно уменьшить до 5 мг на 1000 ЕД гепарина. Обычно вводят внутривенно 50 мг препарата в течение 10 мин (при необходимости — до 200 мг в течение 2 ч). Следует помнить о том, что прота-минсульфат может вызывать анафилактическую реакцию.
При лечении гепарином возможен феномен \”отмены\” или \”реактивации\”. Он был описан Theroux и соавт. в 1991 г у больных нестабильной стенокардией и заключается в увеличении риска обострения заболевания, развития инфаркта миокарда и клинической смерти после прекращения гепаринотерапии. Феномен \”отмены\” может развиться после окончания гепаринотерапии и у больных инфарктом миокарда. Для профилактики данного осложнения следует отменять гепарин не сразу, а постепенно снижая суточную дозу, кроме того, перед отменой гепарина целесообразно назначить антиагреганты.